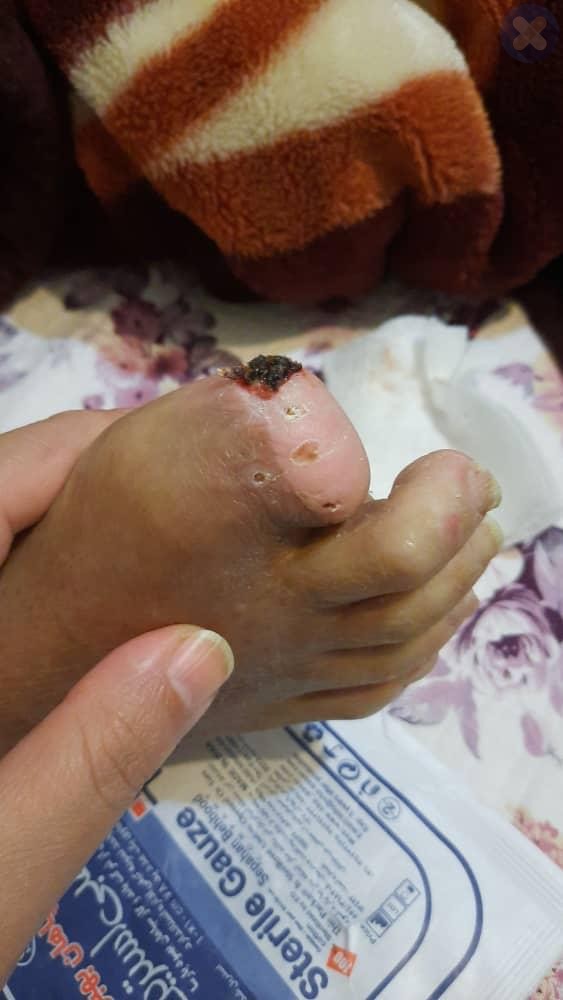
زخم پای دیابتی یکی از شایع ترین مشکلات مرتبط با دیابت است که با رژیم غذایی، ورزش کردن و تزریق انسولین نمی توان به درمان آن کمک کرد. این زخم ها به دلیل متلاشی شدن بافت پوست و باز شدن لایه محافظتی بافت های زیرین است.
این زخم ها در اغلب موارد در زیر انگشت بزرگ پا و در زیر قسمت توپی کف پا ایجاد می شوند و می توانند استخوان های پا را تحت تاثیر قرار دهند. تمام افرادی که به دیابت مبتلا هستند می تواند به زخم پای دیابتی مبتلا شوند ولی با مراقبت های مناسب و اقدامات پیشگیرانه می توان از بروز این زخم ها پیشگیری کرد.
درمان زخم پای دیابتی با توجه به علت ایجاد زخم متفاوت است. در صورت نگرانی در هر موردی لازم است که به پزشک مراجعه کرده و با وی مشورت کنید.
امروزه بسیاری از زخم های پای دیابتی به عنوان نوروایسکمی شناخته می شوند. زخم پای دیابتی به عنوان یک زخم مزمن شناخته می شود که هر ساله جمعیت بالایی از انسان های مبتلا به دیابت را درگیر می کند. نوروایسکمی منجر به ایجاد زخم ها در ناحیه پاها، انگشتان پا و ناحیه کناری پا می شود و کمتر روی نواحی از پا که فشار وارد می شود، زخم ایجاد می گردد.
کنترل و مدیریت این زخم ها نیازمند توجه ویژه ای است و لازم است که جوراب ها و کفش های مخصوصی پوشیده شود و یا از پانسمان روی زخم ها استفاده شود تا از عفونت پیشگیری گرد. زخم های نوروایسکمیک شایع ترین نوع زخم های پای دیابتی هستند.
تعریف زخم نوروایسکمی
فردی به زخم پای دیابتی مبتلا است که دیابت نوروپاتی و یا آرتریوپاتی در قسمت پاها باعث تغییر در عملکرد و ساختار پاها می شود. این دو وضعیت:
- پای نوروپاتی یا
- پای ایسکمیک
می تواند رخ دهد. در اغلب بیماران این دو وضعیت همزمان رخ می دهد که در این صورت با نام نوروایسکمی شناخته می شود.
[irp posts=”4606″ name=”ایسکمی چیست؟”]
تشخیص علائم زخم پای نوروایسکمی
یکی از اولین نشانه های زخم پای دیابتی ترشح از زخم پاها است که می تواند روی جوراب یا کفش خود را نشان دهد. تورم غیر معمول، حساسیت، قرمزی و بو از یک یا هر دو پا می تواند نشانه های ابتدایی زخم پای دیابتی باشد.
شایع ترین نشانه جدی زخم پای دیابتی بافت سیاه یا اسکار است که در اطراف زخم ایجاد می شود. این مورد در نتیجه عدم وجود جریان خون مناسب و سالم در اطراف زخم ایجاد می شود.
قانقاریا جزئی یا وسیع که به معنای مردن بافت ناشی از عفونت است، می تواند در اطراف زخم خود را نشان دهد. در این موارد ترشحات بودار، درد و بی حسی رخ می دهد.
نشانه های زخم پای دیابتی همیشه مشخص نیست. گاهی اوقات حتی هیچ علامتی از زخم دیده نمی شود تا زمانی که عفونی شود.
با پزشک خود در مورد تغییر رنگ ناحیه مخصوصاً مشکی شدن اطراف زخم و درد در ناحیه صحبت کنید تا درمان زودهنگام انجام گیرد.
پزشک زخم را در دسته بندی صفر تا پنج که در زیر به آن اشاره می کنیم، قرار می دهد:
- – 0: ضایعه بازی وجود ندارد یا ضایعه های بهبود یافته وجود دارد.
- – 1: زخم های سطحی بدون وارد شدن به لایه های عمیق تر پوست
- – 2: زخم های عمیق تر، که به تاندون ها، استخوان ها و مفصل ها رسیده اند.
- – 3: بافت های عمیق تر درگیر شده اند و تاندونیتیس و استئومیلتیس و آبسه رخ داده است.
- – 4: قانقاریا که بخش هایی از پا و پاشنه پا را درگیر کرده است.
- – 5: قانقاریای پیشرفته که کل پا را درگیر کرده است.
دلایل بروز زخم پای نورو ایسکمی
زخم ها در افراد دیابتی به دلایل زیر بروز می کنند:
- – گردش خون ضعیف
- – سطح قند خون بالا
- – آسیب به اعصاب
- – زخم پا یا حساس شدن ناحیه
[irp posts=”5798″ name=”درمان زخم پا”]
گردش خون ضعیف ناشی از بیماری عروقی است که در آن خون درست گردش نمی کند و به مقدار کافی به پاها نمی رسد. گردش خون ضعیف می تواند ترمیم را برای زخم ها مشکل تر کند.
سطح قند خون بالا سرعت ترمیم زخم ها را کاهش می دهد. به همین دلیل کنترل سطح قند خون اهمیت بالایی دارد. افرادی که به دیابت نوع دو مبتلا هستند سخت تر با این زخم ها مبارزه می کنند و آسیب پذیرتر هستند.
آسیب به اعصاب می تواند طولانی مدت باشد و باعث از دست رفتن احساس ناحیه شود. آسیب به اعصاب می تواند دردناک باشد و یا همراه با حس گز گز کردن باشد. این مورد حساسیت ناحیه را کاهش می دهد و باعث درد پا می شود و همچنین باعث ایجاد زخم پا می شود.
زخم ها با مشاهده ترشح از ناحیه و درد تشخیص داده می شوند. برخی موارد هیچ دردی هم احساس نمی شود و برامدگی در ناحیه وجود دارد که توجه بیمار را جلب می کند.
ریسک فاکتورهای زخم پای دیابتی
تمام افرادی که دیابت دارند در معرض زخم پای دیابتی هستند که می تواند دلایل مختلفی داشته باشد. برخی فاکتورها که منجر به افزایش احتمال بروز زخم می شود، به شرح زیر است:
- – کفش های نامناسب و با کیفیت ضعیف
- – بهداشت ضعیف (نشستن مرتب یا ناکافی کفش ها و خشک نشدن کامل آن ها)
- – نگرفتن مناسب ناخن های پا
- – مصرف الکل
- – بیماری های چشمی ناشی از دیابت
- – بیماری های قلبی
- – مشکلات کلیوی
- – چاقی
- – مصرف دخانیات و تنباکو ( که گردش خون را ضعیف می کند )
زخم پای دیابتی در مردان مسن تر شایع تر است.
[irp posts=”4434″ name=”همه چیز درباره دیابت که باید هرکسی بداند!!!”]
درمان زخم پای نوروایسکمی
تا جای ممکن به پاها فشار نیاورید تا از درد پیشگیری شود. این راهکار برای همه انواع زخم های پای دیابتی موثر است. فشار به پاها حین راه رفتن می تواند منجر به وخامت عفونت شود و زخم گسترش یابد. پزشک پوشیدن برخی آیتم ها را پیشنهاد می دهد:
- – کفش های مناسب افراد دیابتی
- – گچ گرفتن پاها
- – بریس پا
- – گن های فشاری
- – جوراب های مخصوص برای پیشگیری از پینه و میخچه
پزشکان می تواند زخم های پای دیابتی را با ابزار مخصوصی بردارند و پوست های مرده را با ابزار خارجی جدا کنند.
پیشگیری از زخم پای دیابتی
بهترین راه برای درمان زخم پای دیابتی پیشگیری از آن هاست. راهنمایی های مختلفی به بیماران مبتلا به دیابت می شود که از ایجاد زخم پیشگیری کنند. معاینات لازم انجام می شود تا در صورت نیاز مراقبت های لازم از بیمار به عمل آید. در مواردی که فرد بیمار بیشتر مستعد ابتلا به زخم پای دیابتی است، می توان از استراتژی های مختلف برای پیشگیری از بروز زخم بهره برد. در موارد زیر فرد مبتلا به دیابت بیشتر در معرض ابتلا به زخم پای دیابتی است:
- نوروپاتی
- گردش خون ضعیف
- تغییر شکل پا از ناحیه استخوان
- پوشیدن کفش های نامناسب
- سطح قند خون کنترل نشده
- سابقه ابتلا به زخم پای دیابتی
کاهش ریسک فاکتورهایی که منجر به زخم پای دیابتی یا نوروایسکمی می شوند، می تواند به پیشگیری از ایجاد آن کمک کند. از جمله این عوامل می توان به سیگار کشیدن، مصرف الکل، سطح کلسترول بالا و سطح قند خون بالا اشاره کرد که همگی در پیشگیری و درمان زخم پای نوروایسکمی موثر هستند. پوشیدن کفش و جوراب مناسب هم می تواند به پیشگیری از زخم پای دیابتی کمک زیادی کند. پزشک در این باره راهنمایی های لازم را به بیمار می کند.
اینکه بیمار یاد بگیرد که چطور مشکلات مربوط به زخم پای دیابتی را زودهنگام تشخیص دهد، اهمیت بالایی دارد. با مشاهده علائم بیماری می توان سریعاً به پزشک مراجعه کرده و روند درمانی مناسبی را در پیش گرفت. حتماً افرادی که دیابت دارند باید هر روز پاهای خود را معاینه کنند و مخصوصاً بین انگشتان و کف پا را ببینند. در صورت وجود بریدگی، کبودی، خراش، تاول، قرمزی و زخم یا هر نشانه غیرطبیعی در پاها باید سریعاً به پزشک مراجعه کرد. هر زمانی که به پزشک مراجعه می شود، کفش ها و جوراب دراورده می شود و پاها تحت معاینه قرار می گیرند. هر مشکلی که تجربه شود نیاز است که به پزشک اطلاع داده شود. حتی مشکلات و علائم ساده را هم نباید سرسری گرفت و باید به پزشک اطلاع داد.
کلید موفقیت در درمان زخم پای دیابتی مراقبت های منظم برای اطمینان از روش درمانی مناسب است:
- کاهش سطح قند خون
- ترمیم مناسب زخم ها و مراقبت از آن ها
- درمان هرگونه عفونت
- کاهش اصطکاک و فشار به زخم ها
- بازگرداندن جریان خون مناسب به ناحیه
منابع:
https://www.apma.org/diabeticwoundcare
https://www.healthline.com/health/diabetic-foot-pain-and-ulcers-causes-treatments#treatment